トピックス
歩くペースを上げよう!
〜歩くのが遅い人はCOVID-19による重症化率が2倍以上、死亡率が約4倍に〜
2021年10月24日
豊岡示朗

英国レスター大学のThomas Yates教授らは、COVID-19のデータがリンクされたUK バイオバンク登録者412,596人を対象として(リンク時の年齢中央値=68歳、肥満度中央値=24%、併存疾患数中央値=1)、年齢、性別、民族、併存疾患数などを統計的に調整後、肥満カテゴリー別、歩行ペース別にCOVID-19重症化リスクと死亡リスクとの関連性を検証しました。仮説は、自己申告の歩行ペースが遅い人は、肥満のすべてのカテゴリーで転帰(病気の症状の経過や結果)が悪いというものでした1)。
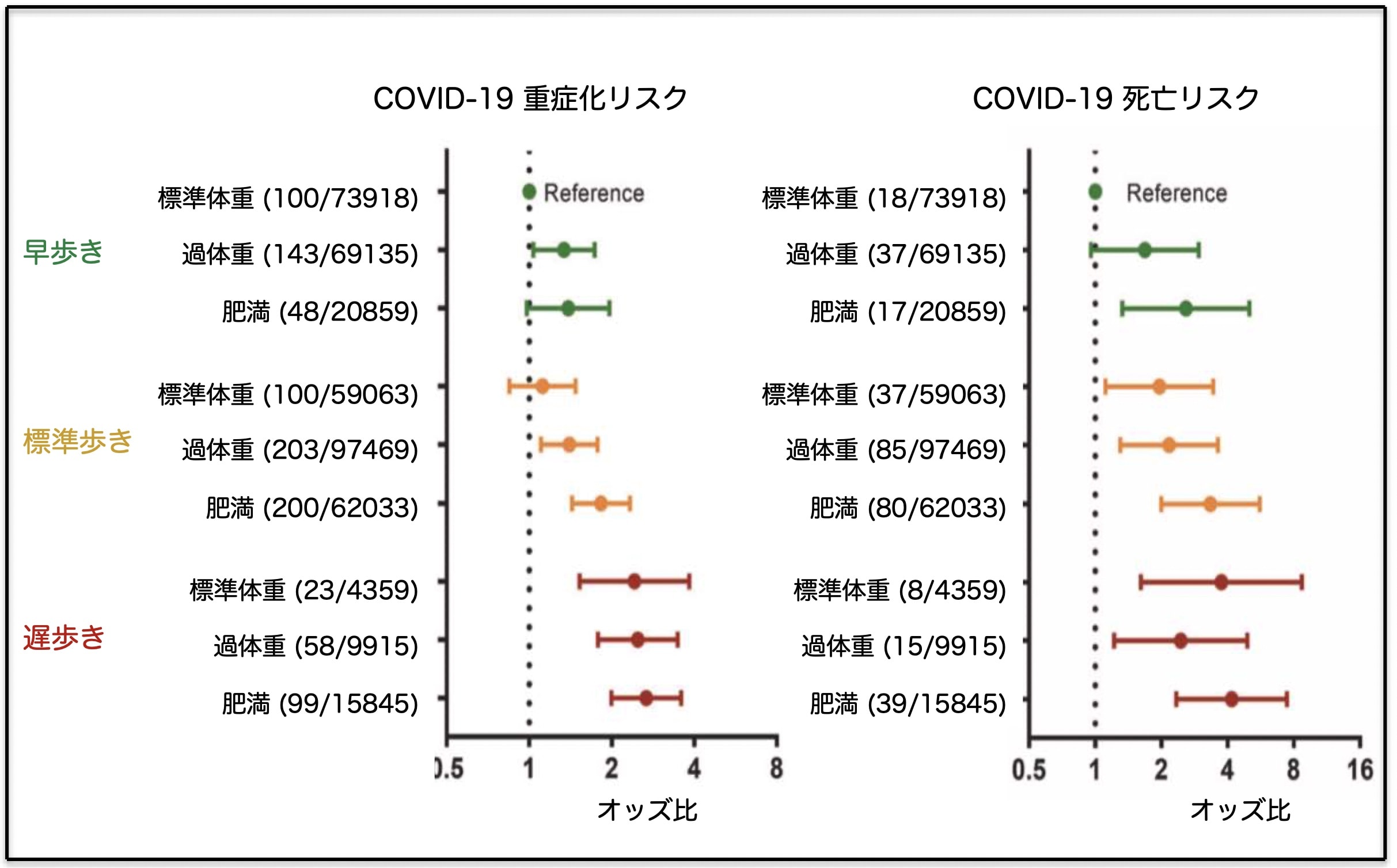
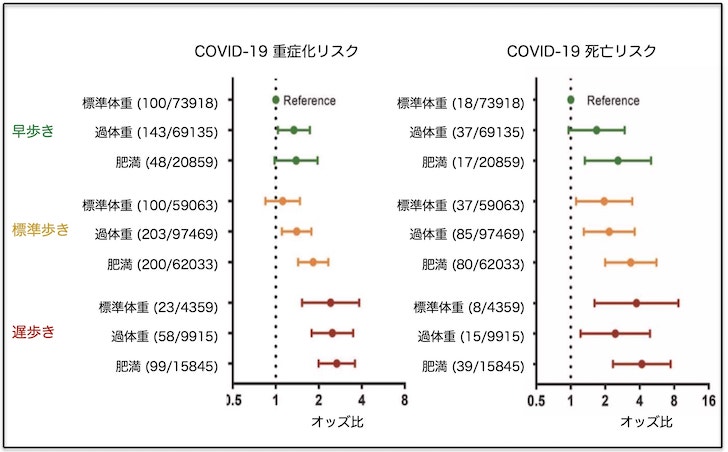
肥満度はBMI(Body Mass Index:体格指数)から求めて、標準体重(18.5~24.9 kg/m2)、過体重(25~29.9 kg/m2)、肥満(30 kg/m2以上)の3群に分け、歩行ペースは、遅歩き(時速3 マイル未満、毎分80m未満)、標準歩き(時速3〜4 マイル、毎分80〜106.7m)、早歩き(時速4マイル以上、毎分106.7m以上)の3種類の中から「あなたの普段の歩行ペースはどのようなものですか?」の質問2)により各自の歩行ペースを自己申告注釈a) して決定しました。
得られた結果は、① 肥満カテゴリーで比較すると、普通体重の人と比較して、過体重および肥満の人のCOVID-19重症化リスクのオッズ比注釈b) は、1.26倍と1.49倍であり、COVID-19による死亡リスクのオッズ比は、それぞれ1.19倍と1.82倍でした。② 3群に分けた歩行ペースで比較した場合、早歩きの人を基準にすると、標準歩きと遅歩きの人のCOVID-19重症化リスクのオッズ比は、それぞれ、1.13倍と1.88倍であり、COVID-19による死亡リスクのオッズ比は、それぞれ、1.44倍、1.83倍と算出されました。③ 肥満カテゴリーと歩行ペースカテゴリーで合計9群に分けて比べると、肥満よりも歩行ペースの方がCOVID-19重症化リスクと死亡リスクに強く関連していました(図)。標準体重で早歩きの人に比べて、遅歩きの人の重症化リスクとCOVID-19死亡リスクのオッズ比が最も高くなりました。例えば、標準体重の早歩きの人と比較して、肥満で早歩きの人のCOVID-19重症化リスクのオッズ比は1.39倍であったのに対し、標準体重で遅歩きの人のオッズ比は2.42倍とさらに高くなりました。同様に死亡リスクを比較すると、標準体重の早歩きの人に比べて、肥満の早歩きの人のCOVID-19死亡リスクのオッズ比は、2.58倍であったのに対し、標準体重で遅歩きの人のオッズ比は3.75倍とより高くなりました。
得られた研究結果は、興味深いものです。今回の研究は、肥満レベルに関係なく、歩行ペースが遅い人はCOVID-19の重症化リスクと死亡リスクが高いことを示した初めての研究です。年齢、肥満、既往症と虚弱(フレイル)などがCOVID-19転帰の主要な予測因子であることはすでに分かっています。その因子に歩行ペースを取り入れると、重症度を予測するために使用される複合スコアの精度が高まることが示唆されます。これを踏まえて、研究者らは公衆衛生に関した疫学的研究において、BMIに加え、潜在的なリスク予測因子として、自己申告による歩行ペースなどの簡便な体力測定項目を取り入れるべきであると提言しています。また、他の研究では、COVID-19重症化の予測因子として筋力(握力)や最大運動能力もモニタリングすべき重要な測定項目であることを強調しています3)4) 。日常的な臨床データベースには、身体機能や体力関連の測定データは含まれていないことが多いようです。新型コロナウイルス感染症は、現在も多くの国々で新たな波が発生しています。重症化のリスクが高い個人の特徴を明らかにすることは大きな意味があり、重要な課題になると考えられます。
この研究は、日常の歩行ペースが「遅い」、あるいは、「速い」という主観的な速度が、その因果関係は分からないものの、COVID-19の重症化リスクや死亡リスクに関連しているのではないかという可能性を明らかにしました。「遅歩き」と「標準歩き」に比べて、重症化リスクと死亡リスクが低いレベルにある「早歩き」の特徴は、どのようなものでしょう。
カナダスポーツ・エクササイズ医学会の声明によれば、早歩き(brisk walk)とは中程度強度(moderate)に相当し、呼吸と発汗は増加するが、会話の維持ができ、その活動を30〜60分間持続可能と表しています5) 。その歩数は、毎分100歩前後で3METs注釈c) と推測されます6) 。しかし、論文で示された早歩き(brisk pace)のペースは、時速4マイル以上(毎分106.7m以上)です。この速度は5METs(walking at very brisk pace)に相当し、運動習慣のない人や65歳以上の高齢者には強い(vigorous)運動になります7)8) 。論文の著者は、インタビューのなかで「1時間に3マイル(1分間に100歩)が最低ラインです。遅いペースから標準的ペース(時速3〜4マイル)にすることで効果が得られますが、時速4マイルを超えるとさらに効果が高まります。」と述べています。各自の体力レベルに応じて歩行ペースをアップしていくトレーニングの継続が、COVID-19重症化を防ぐ1つの方法になりそうです。
また、運動免疫学者であるNiemanは、早歩き(brisk walk)により「免疫機能の改善が促される」とreviewで著し、その速度は、時速3.5マイル(分速93m)以上としています9)10) 。定期的な中強度のウォーキングは、病原体に対する免疫監視機能を向上させ、ウイルス感染症や急性呼吸器疾患による罹患率や死亡率を低下させるという見解が、ヒトのデータから支持されています9) 。
新型コロナウイルス感染症のリスクを低減するための一次予防策として、運動習慣を身につけ、免疫機能を改善する生活が必要と考えます。身体的不活動や座位が多い生活を防ぎ、早歩きの歩行ペース(moderate)を習慣化したいものです。日本のウォーキング事情を2020年の種目別運動・スポーツ実施率調査からみると、週1回以上の種目別実施順位でウォーキングはトップにあり、推計人口で2189万人が取り組んでいます。手軽で人気のあるスポーツといえます。この資料ではウォーキングの速度は分かりませんが、ランク2位の散歩(ぶらぶら歩き)を実施している推計人口をプラスすると、ウォーキングに取り組む潜在的な人口は、約4200万人にもなります11) 。これらの人々に対して「早歩き」の速度と歩数や効用を種々の手段を用いて伝播したいものです。「早歩き」の強度に必要な運動時間は、世界保健機関(WHO)のガイドラインによれば、少なくとも週150〜300分(例:30分×週5日以上など)になります12) 。
国内では、新型コロナウイルス感染症に関して耳にする情報は、感染者数とワクチン接種やその効能に関するものが多く、COVID-19の重症化を防ぎ、免疫機能を高めることに関した運動の影響、効果などの話題を聞くことは、ほとんどありません。運動不足、遅歩き、筋力不足などがCOVID-19重症化リスクや死亡リスクに関連しているというエビデンスが集まってきている今日、国、県、市町村などの公衆衛生当局は、パンデミック時に身体を動かすことの利点について多くの人々に情報を伝えていく時期になってきていると思います。
(注釈)
a) 自己申告ペース:自己申告による歩行ペースは、測定値に比べて粗い指標です。しかし、自己申告歩行ペースと測定された歩行ペースに密接な関連性を示した報告13)、自己申告ペースの単純な半定量的尺度が、客観的に測定された心肺機能と関連しているという研究2)もみられます。自己申告歩行ペースは、データを容易に得ることが出来るので、それを用いた研究は数多く発表されています。
b) オッズ比:生命科学の分野において、ある疾患などへの罹りやすさを2つの群で比較して示す統計学的な尺度。オッズ比が1であれば、2群間に差なしと判断。オッズ比が1より大きいことは、疾患などへの罹りやすさがより高いことを意味します。1から離れているほど強く結果に影響しています。
c) METs(メッツ:metabolic equivalents):安静時のエネルギー消費量を1METとして表し、実施された運動が安静の何倍のエネルギーを消費するのかという単位です。3METsとは、安静の3倍の運動強度になります。
(引用文献)
1) Yates T. et al. (2021) Obesity, walking pace and risk of severe COVID-19 and mortality: analysis of UK Biobank. Int J Obes (Lond). 45(5):1155-1159
2) Yates T. et al. (2017) Association of walking pace and handgrip strength with all-cause, cardiovascular, and cancer mortality: a UK Biobank observational study. Eur Heart J. 38(43):3232–3240
3) Cheval B. et al. (2021) Muscle strength is associated with COVID-19 hospitalization in adults 50 years of age or older. J Cachexia Sarcopenia Muscle. Online ahead of print.
4) Brawner C A. et al. (2021) Inverse relationship of maximal exercise capacity to hospitalization secondary to coronavirus disease 2019. Mayo Clin Proc. 96(1):32-39
5) Thornton J S. et al. (2016) Physical activity prescription: a critical opportunity to address a modifiable risk factor for the prevention and management of chronic disease: a position statement by the Canadian Academy of Sport and Exercise Medicine. Clin J Sport Med. 50(18):1109-1114
6) Tudor-Locke C. et al. (2020) Walking cadence (steps/min) and intensity in 41 to 60-year-old adults: the CADENCE-adults study. Int J Behav Nutr Phys Act. 17(1):137
7) Haskell W L. et al. (2007) Physical activity and public health: updated recommendation for adults from the American College of Sports Medicine and the American Heart Association. Med Sci Sports Exerc. 39(8):1423-1434
8) American College of Sports Medicine. (2014) Chapter 7: General Principles of Exercise Prescription. (In) ACSM’s Guidelines for Exercise Testing and Prescription Ninth Edition (Ed) Pescatello L S. et al., Lippincott Williams and Wilkins, Philadelphia, PA, pp162-193
9) Nieman D C. (2020) Coronavirus disease-2019: A tocsin to our aging, unfit, corpulent, and immunodeficient society. J Sport Health Sci. 9(4):293-301
10) Nieman D C. et al. (2005) Immune response to a 30-minute walk. Med Sci Sports Exerc. 37(1):57-62
11) 笹川スポーツ財団 (2020) 運動・スポーツ実施状況 (In) スポーツライフ・データ2020 スポーツライフに関する調査報告書、笹川スポーツ財団、東京、pp36-51
12) Bull F C. et al. (2020) World Health Organization 2020 guidelines on physical activity and sedentary behaviour. Br J Sports Med. 54(24):1451-1462
13) Syddall H E. et al. (2015) Self-reported walking speed: a useful marker of physical performance among community-dwelling older people? J Am Med Dir Assoc. 16(4):323-328
(編集・協力)藤牧利昭